Формы, симптомы и лечение бронхита
Содержание
- Формы бронхита
- Главные симптомы
- Причины развития заболевания
- Цвет мокроты при бронхите и его значение
- Медицинская диагностика
- Основные методы лечения
- Особенности лечения хронической и острой формы
- Особенности лечения обструктивного бронхита
- Возможные осложнения
- Меры профилактики бронхита
- Видео по теме
Бронхит – заболевание, часто встречающееся в сезон гриппа, простуд. Болезнь протекает в острой форме, а при неправильном, несвоевременном лечении может стать хроническим. Воспаление бронхов может возникать самостоятельно, без сопутствующих заболеваний (бронхит первичный), или быть осложнением вирусных (простуд и гриппа) и других хронических заболеваний.
Чтобы справиться с болезнью, нужно понять ее причины, узнать ее разновидность для подбора грамотной терапии. Ниже рассмотрены основные симптомы, признаки, методы лечения каждой формы бронхита с помощью традиционной и нетрадиционной медицины.
Формы бронхита
У заболевания есть несколько классификаций, выделяемых врачами. Каждая из них требует своего подходящего курса лечения. Основная классификация – это деление болезни на хроническую, острую форму (по течению болезни). Другая классификация, часто используемая специалистами, основана на делении воспалительного процесса на виды по причине возникновения патологии.
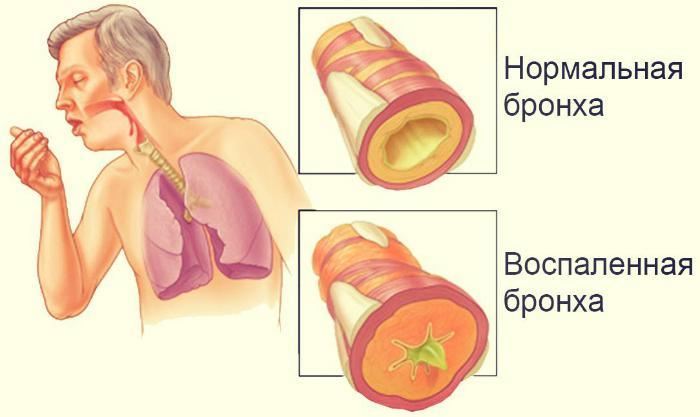
Чтобы правильно отличить острую форму от хронической, нужно знать не только симптомы, а также особенности течения болезни. У каждого вида они отличаются: длительность болезни, проявление основных симптомов, риском осложнений.
Острый бронхит
Подобной формой воспаления болело большинство людей. Острый форма заболевания чаще встречается зимой, когда иммунитет снижает свои защитные функции. Болезнь проходит без последствий для организма, если правильно лечить.
Особенности острой формы:
- основная причина – простудные заболевания, иногда химические, аллергические, физические причины;
- симптоматика ярко выражена;
- длительность – около 3 недель, человек полностью выздоравливает за это время, если лечиться грамотно;
- легко поддается лечению и сам по себе не несет опасности для здоровья.
Есть два вида острого бронхита – обструктивный (нарушена проходимость бронхов), необструктивный (хорошая проходимость). При неправильном, позднем лечении может произойти обструкция бронхов. Тогда восстановление может затянуться.
Хронический бронхит
Хроническая форма долго может быть не диагностирована. Она имеет прогрессирующий характер: начинает развитие в молодом возрасте, после 40 лет становится хронический. Основные характеристики:
- длительность заболевания – не меньше 3 месяцев за год в течение двух лет;
- генетическая причина – врожденная нехватка в организме человека альфа-1-антитрипсина (характерна только для хронической формы);;
- симптоматика слабо выражена;
- учащение рецидивов болезни (со временем приступы возникают чаще);
- пик обострения – холодный период года;
- негативное воздействие на сердечно-сосудистую систему (при отсутствии грамотного лечения хронический бронхит может нести смертельную опасность).
Хроническое течение болезни чаще встречается у взрослых. Острый бронхит становится хроническим, если он остался недолеченным, а также из-за вредных привычек и других заболеваний.
Главные симптомы
У каждой формы, помимо неспецифических симптомов, есть собственные. Заболевание имеет следующий механизм развития. Оно проявляется воспалительным процессом в бронхах, нарушением дренажа (отход мокроты). Реснички, покрывающие бронхи, перестают активно двигаться, своевременно удалять секрет из легких. Происходит его накопление, поверхность слизистой бронхов повреждается. Сама слизистая отекает, сужается просвет для свободного прохода воздуха. Так появляется воспаление, именуемое бронхитом.

Основным проявлением этой болезни является кашель. К другим основным симптомам относят хрипы, боли в груди, повышенная температура, затрудненное дыхание и общая слабость организма: вялость, плохой аппетит, сниженная работоспособность.
Симптомы острого бронхита
Данный вид часто развивается как негативное последствие ОРВИ, гриппа. Переход от обычного вирусного заболевания к бронхиту происходит незаметно. Это объясняется схожестью симптомов:
- быстрое ухудшение состояния больного: слабость, отсутствие аппетита, быстрая утомляемость;
- мучительный сухой кашель первые несколько дней, затем переходит во влажный кашель;
- высокая температура (до 39℃), сопровождаемая ознобом;
- боль в груди, усиливающаяся при кашле;
- сухие хрипы при прослушивании;
- одышка.
Симптомы проявляются почти сразу, в первые часы появления болезни. Некоторые симптомы могут не проявляться, если течение воспалительного процесса легкое. Мокрота обычно прозрачная. Изменение ее цвета происходит, когда появляется бактериальная инфекция.
Симптомы хронического бронхита
Симптоматика хронического воспаления бронхов проявляется неярко, не так как в острой форме. Выявление болезни может затянуться. Главное отличие – периодичность, длительность. Основные симптомы:
- одышка при любой двигательной активности, усиливается с течением болезни;
- кашель стойкий, почти непрекращающийся, обычно влажный;
- мокрота, которая постоянно присутствует, плохо отходит;
- хрипы (влажные во время обострения, сухие в остальное время);
- наличие спазмов бронхов.
Вылечиться от хронической формы воспаления невозможно. После проведенной терапии, курса специальными лекарствами, остаточные симптомы сохраняются. Когда болезнь обостряется, симптомы хронической формы совпадают с острым воспалением. Между периодами обострения болезнь чаще протекает без температуры.
Причины развития заболевания
Причин для возникновения воспалительного процесса много. Поэтому людей, страдающих данной патологией, становится все больше. Толчком к появлению воспаления является снижение защитных функций организма. Ослабленный иммунитет не может бороться с раздражителями извне. Основные причины развития болезни:
- генетические (отсутствие или недостаток альфа-антитрипсина – признак хронической формы);
- профессиональные (работа на вредных производствах, угольных шахтах);
- патогенные микроорганизмы (при различных инфекционных заболеваниях в бронхи попадают стафилококки, стрептококки, микобактерия туберкулеза и другие);
- влияние окружающей среды (резкие перепады температур, высокая влажность, холодный воздух, загрязненный выхлопными газами, пылью, радиацией воздух);
- вредные привычки (употребление алкоголя, курение, в том числе пассивное, неправильное питание);
- аллергены (пыль, пыльца растений, шерсть; это причины аллергического бронхита);
- патологии развития грудной клетки, травмы грудного отдела.
Часто болезнь развивается быстрее при постоянном контакте с провоцирующими факторами: вдыхании воздуха, загрязненного различными веществами, холодного и влажного, частые инфекционные заболевания. Тогда острый бронхит быстрее переходит в хронический.
Цвет мокроты при бронхите и его значение
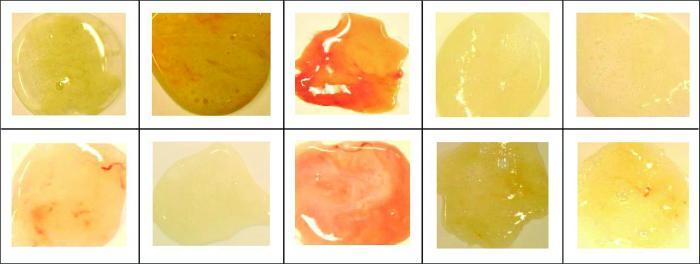
Мокрота – это секрет, выделяемый слизистой бронхов. Ее выделяется много, когда инфекция попадает в легкие. Ее главная функция – защитная. Она связывает инородные вещества (пыль, патогенную микрофлору, аллергены), выводит их наружу. По цвету мокроты можно определить, как прогрессирует болезнь:
- Белая мокрота. Такой цвет мокроты в самом начале воспалительного процесса легких. Означает, что болезнь протекает без осложнений. Лечить ее нецелесообразно: это работает иммунная система. Если мокроты слишком много, есть повод задуматься о хронической форме воспаления легких, отеке легких, астме, туберкулезе.
- Зеленая мокрота. Появляется при застарелой инфекции, недолеченном остром бронхите. Зеленая мокрота неприятно пахнет, имеет тягучую консистенцию, иногда содержит частицы гноя. Такой цвет означает, что иммунитет не справляется с воспалением. Нужно срочно идти к специалистам.
- Желтая мокрота. Она появляется из-за недостаточного внимания больного. Такой цвет образуется, когда в мокроту попал подвид лейкоцитов – нейтрофилы. Встречается у хронического, аллергического и бронхита курильщиков.
- Коричневая мокрота. Подобный цвет образуется, когда разрушаются красные клетки крови – эритроциты. В составе такой мокроты есть органические, неорганические соединения, попадающие в организм с едой.
- Красная мокрота. Красные клетки крови попали в мокроту через стенки мелких сосудов. Еще причина – разрыв капилляров. Мокрота красного цвета густая.
Чтобы уточнить степень прогрессирования воспалительного процесса, мокроту исследуют. Подходит только утренняя мокрота, так как есть продукты питания, способные изменить ее цвет. Тогда диагностика будет неточной.
Медицинская диагностика
Чтобы установить точный диагноз, форму воспаления бронхов, нужно обратиться к врачу. Он назначит индивидуальный курс лечения, правильную дозировку лекарственных средств. Проводить самостоятельную диагностику не рекомендуется. Это чревато появлением осложнений из-за неграмотного диагностирования, а значит неправильного лечения. Врачом для постановки точного диагноза применяются следующие методы диагностирования:
- прослушивание легких пациента фонендоскопом;
- бронхоскопия (непосредственный визуальный осмотр бронхов с помощью специального эндоскопа);
- лабораторный анализ мокроты;
- флюорография грудной клетки;
- спирография (исследование дыхательной функции с нагрузкой или без нее);
- пневмотахография;
- компьютерная томография легких;
- общий анализ крови (иногда проводят анализ на антитела к микоплазме, хламидиям).
Все вышеперечисленные методики диагностирования не применяются при любом типе воспаления легких. Врач после внешнего осмотра и беседы с пациентом выбирает необходимые. Обязательными процедурами являются общий анализ крови, флюорография легких.
Основные методы лечения
Бронхит любой разновидности должен обязательно лечиться. При самолечении есть риск оставить заболевание недолеченным, что грозит различными осложнениями, переходом болезни в хроническую форму. Самое главное, что следует сделать – убрать провоцирующие болезнь факторы, если возможно. Иначе терапия будет неэффективной. Самим взрослым нужно соблюдать правила: соблюдать постельный режим, обязательно пить теплую жидкость (не меньше 1 стакана в час). В помещении должен быть влажный прохладный воздух, без сквозняков.

Хороший врач после диагностики определяет тип заболевания, стадию его прогрессирования. Потом он назначает препараты противовирусного направления или антибиотики, а также лекарства симптоматического действия. Есть специальные физиопроцедуры, назначаемые для укрепления иммунитета, ускорения выздоровления. Дома можно использовать народные рецепты.
Медикаментозное лечение бронхита
Лечение бронхита необходимо в любом случае. Курс приема лекарственных препаратов, их дозировка должны быть назначены только специалистом. Для лечения данного заболевания часто прописывают следующие лекарства:
- Антибиотики. Их назначают только при выявленной бактериальной инфекции, высокой температуре, не спадающей несколько дней. С самого начала воспаления бронхов в них нет необходимости, если причина заболевания вирусного характера. Когда правильно подобран антибиотик, симптомы начинают пропадать, больной чувствует облегчение. Основными препаратами антибактериальной направленности, назначаемыми врачами, являются лекарства пенициллиновой группы (Флемоксин, Амоксициллин), цефалоспориновой группы (Цефтриаксон, Цефиксим, Цефаклор), макролиды (Эритромицин, Кларитромицин, Ровамицин, Вильпрамен), фторхинолоны (Спарфлоксацин, Левофлоксацин). Есть антибиотик местного применения – Биопарокс.
- Противовирусные препараты. Их назначают при вирусном бронхите. К ним относятся лекоцитарный Интерферон, Виферон, Кипферон, Ремантадин. Курс приема противовирусных средств – 10 дней.
- Отхаркивающие средства. Они разжижают мокроту, способствуют хорошему отхождению. Назначаются страдающим влажным кашлем с трудноотделяемой мокротой. Основные муколитики – Лазолван, Амбробене, Бромбексин, Доктор Мом, Ацетицистеин, Мукалтин.
- Противокашлевые средства. Они нужны при сухом кашле, мучительном, болезненном. Среди подобных препаратов часто назначают Синекод, Либексин.
- Комбинированные препараты от кашля (лекарства с несколькими активными веществами). Часто назначаемый Беродуал с бромидом ипратропия и фенотролом в составе приносит видимый эффект и облегчение при непродуктивном и продуктивном кашле через 10 минут. Он одновременно расслабляет мышцы грудной клетки и расширяет бронхи.
- Бронхорасширяющие средства. Выраженным бронхорасширящим действием обладает Сальбутамол, Эуфиллин, Эреспал. Назначаются при хронической форме болезни, имеют много противопоказаний, поэтому строго назначаются врачом.
Если повышается температура, больному назначают Аспирин, Ибупрофен или Парацетамол. Чтобы повысить сопротивляемость защитных сил организма к болезням, в медикаментозную терапию включают витаминные комплексы.
Народные методы лечения
Использование народных рецептов и традиционной терапии поможет справиться с воспалением быстрее и эффективнее. Применение только народной медицины не гарантирует полное выздоровление. Нужно посоветоваться со своим лечащим врачом об использовании подобных методов, чтобы избежать негативных последствий от бездумного самолечения народными средствами. Вот несколько домашних рецептов от бронхита:
- Луковый отвар с медом и молоком. Целебный напиток из доступных продуктов поможет избавиться от приступов кашля. В кастрюлю с молоком добавить несколько очищенных луковиц и варить до тех пор, пока лук не станет мягким. Лук вытащить и добавить немного меда. Пить отвар нужно каждый час по одной столовой ложке.
- Черная редька с медом. Нужно взять плод небольшого размера, удалить сердцевину и положить на ее место несколько столовых ложек меда. Подготовленную черную редьку запечь до мягкости в духовке. Измельчить блендером и добавить еще меда. Смесь есть по столовой ложке несколько раз в день до облегчения состояния. Есть ещё один способ: удаляют сердцевину, кладут туда мёд. Через несколько часов мёд пропитывается соком редьки, становится горько-сладким и более жидким. Его нужно принимать по 2-3 чайных ложки. По мере убавления мёд докладывают.
- Молоко с кедровыми шишками. Стакан сырых неочищенных орехов добавить в литр молока. Кипятить смесь на небольшом огне минут 20. Пить ореховое молоко по стакану утром натощак и вечером перед сном. Орешки можно съесть просто так.
- Прополис. Его стоит применять осторожно, нельзя его тем, у кого есть аллергия на пчелиные продукты. Можно использовать купленную в аптеке настойку прополиса или приготовить самим. Принимать по 20 капель настойки два раза в день, используя стакан теплого молока с медом или теплую воду. Можно пить масляную настойку (литр масла смешать с 150 граммами измельченного прополиса и кипятить 20 минут) по столовой ложке трижды за день. Курс лечения составляет 2 недели.
- Лепешка из горчицы с медом. Для этого необходимы мед, горчица, растительное масло и мука (по столовой ложке). Смешать и поставить в духовку, чтобы смесь нагрелась. Разделить на две части, сформировать круглые лепешки и положить их на грудь и спину. Место компресса предварительно смазать жирным кремом. Укутать и оставить на ночь. Легкое жжение – норма, при сильном жжении лучше снять компресс. Добавление горчицы продлевает тепловое воздействие, чем классическая лепешка на меду. Для острого течения болезни хватает 5 сеансов.
- Мед с хреном и чесноком. Измельчить чеснок и хрен, смешать в одинаковом соотношении с медом. Принимать по одной ложке несколько раз за день.
- Компресс из картошки. Отваренную «в мундире» картофель измельчить до состояния пюре, завернуть в полиэтиленовую пленку, сформировать лепешку. Теплый компресс положить на грудь, накрыть шерстяным платком.
Для избавления от сильных приступов кашля используют различные растения: анис, солодка, мать-и-мачеха, березовые почки, девясил, алтей, полынь. Рецепт приготовления настоя с любым из трав такой: чайная ложка на стакан воды. Обязательно кипятить минут 10. Принимать такие настои нужно три раза в день до еды.
Это далеко не весь список народных средств. Если заниматься народным лечением, нужно знать, что выбрать рецепты, на ингредиенты которых не будет аллергии.
Вспомогательные методы
В лечении воспаления бронхов физиотерапия играет важную роль. По мнению некоторых специалистов, правильный медикаментозный курс не принесет быстрого результата, как физиопроцедуры. Основные из них:
- Ингаляции. Сложно назвать полноценной физиопроцедурой, т.к. кроме физрастворов, минеральной воды, настоев трав есть лекарственные ингаляции с муколитиками, антибиотиками, бронхолитиками, гормональными препаратами, иммуномодуляторами.
- Дыхательная гимнастика. Пройденный курс лечебной гимнастики дыханием помогает справиться с симптомами одышки, нормализует дыхание.
- Массаж грудной клетки. Он необходим при вязкой мокроте, плохо отходящей из бронхов. С помощью массажа бронхи лучше раскрываются, улучшается отход мокроты.
- Прогревание грудной клетки. Дополнительная физиопроцедура назначается после первой стадии лечебной терапии острого бронхита или хроническом бронхите вне обострения.
- Галотерапия. Посещения соляной комнаты помогают укрепить иммунитет и справиться со многими болезнями.
Применение всех физиопроцедур нужно согласовать с лечащим врачом. Несмотря на высокую эффективность в лечении бронхита, они противопоказаны при различных заболеваниях, состояниях организма.
Особенности лечения хронической и острой формы
Курс лечебной терапии при хронической и острой форме воспаления бронхов во многом похож. Лечение должно быть комплексным, с появлением бактериальной инфекции проходить в стационарных условиях. В терапию входят лекарства от кашля, противовирусные препараты или антибиотики, бронхолитики, подходящие физиопроцедуры. Длительность курса зависит от стадии заболевания, его формы, наличия осложнений.

Во время лечения нужно убрать факторы, негативно влияющие на процесс выздоровления. Для этого нужно, например, взять больничный на работе, избегать переохлаждения, увлажнять воздух в помещении, отказаться от вредных привычек, сбалансированно питаться.
Лечение хронического бронхита
Полное выздоровление при наличии хронической формы невозможно. Задача врача – узнать все о пациенте (его образ жизни, сопутствующие болезни) и назначить индивидуальны курс лечения. Цель такого лечения снизить прогрессирование болезни, стабилизировать состояние больного, избежать обострения. Рекомендации для лечения хронической формы:
- нормализация образа жизни (отказ от вредных привычек, внедрение принципов правильного питания, нормальная физическая активность; по возможности – сменить «вредную» работу на более щадящую, уехать из крупного города в более экологически безопасное место);
- антибиотики в острые периоды болезни;
- бронхолитики;
- отхаркивающие средства (чаще применяют Лазолван, АЦЦ, Бромгексин);
- ингаляции (лучше подходит небулайзер для того, чтобы использовать лекарственные средства);
- физиотерапия (особенно хорошо подходит галотерапия);
- иммуномодуляторы (для повышения иммунитета).
Врачами при хроническом бронхите вне стадии обострения рекомендованы поездки на море. Соленый воздух способствуют улучшению общего состояния больного, уменьшают симптоматику. В стадии ремиссии болезнь почти не требует лечения, главное – убрать провоцирующие факторы, нормализовать образ жизни.
Лечение острого бронхита
От того, как грамотно и быстро начали лечение болезни в острой форме, зависит весь процесс выздоровления, риск возникновения осложнений. Важно не «залечивать» симптомы, а устранить причину. Рекомендованные средства для лечения острой формы:
- противовирусные препараты (острая форма часто развивается на фоне гриппа и простуды);
- антибиотики (при присоединении бактериальной инфекции);
- отхаркивающие препараты (Мукалтин, Лазолван);
- противокашлевые средства (если сухой кашель приносит сильные боли);
- физиопроцедуры;
- антигистаминные лекарства (Тавегил, Супрастин, Лоратадин; обязательны при аллергическом бронхите);
- жаропонижающие лекарства (Парацетамол, препараты на основе ибупрофена);
- бронхорасширяющие препараты (Сальбутамол, Беродуал);
- лекарства для здоровья сердца;
- народная медицина.
Острый бронхит после проведенной лечебной терапии проходит полностью без последствий для сердца, других органов. Изменение курсовой терапии, ее сокращение недопустимо. Болезнь может стать хронической.
Особенности лечения обструктивного бронхита
Обструктивный бронхит – это серьезная патология. Просветы дыхательных путей сильно сужены, выход мокроты затруднен. Дыхательная функция нарушается, страдает сердечная система. Если не лечить, то обструкция бронхов прогрессирует. Форма заболевания характеризуется слабой выраженностью симптомов.
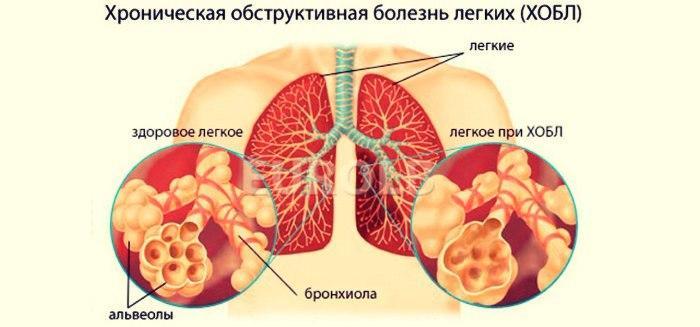
Больным обструктивным типом воспаления следует избегать перепадов температур, пыльных помещений с низкой влажностью. Основные пациенты с такой формой – мужчины после 40 лет. Главные причины – загрязненный воздух, холодный климат, резкие перепады температур, химические вещества.
Лечение в острой форме
Симптомы острого обструктивного воспаления бронхов длятся недолго при правильном, своевременном лечении. Основное лечение направлено на снятие спазмов бронхов, увеличение их просвета:
- использование бронхолитиков (Сальбутамол, Формотерола, Беродуала);
- муколитики (на основе амброксола, не использовать препараты на основе растительных компонентов);
- Инспирон, Эреспал (противокашлевое средство, обладающее противовоспалительным эффектом);
- противовирусная терапия с помощью иммуномодуляторов.
После первого периода лечения, ослабления симптоматики можно начинать различные физиопроцедуры. Хорошо помогает ароматерапия с эфирными маслами хвойных деревьев, эвкалипта, специальный массаж, прогревание грудной клетки.
Лечение в хронической форме
Такая форма воспаления характеризуется серьезной одышкой при любой физической активности. Человеку постоянно не хватает воздуха, дыхание становится жестким. Вылечиться полностью не получится. Основное направление – восстановление дыхательной функции. Основные рекомендации:
- использование бронхолитиков с помощью ингаляций (эффект быстрее, продолжительнее);
- муколитики для разжижения вязкой мокроты и улучшение ее выхода из легких (не растительного происхождения);
- противовоспалительные лекарства для устранения воспаления в бронхах;
- глюкокортикоиды (эффективны при хронической форме обструктивного бронхита; основной препарат – Преднизолон);
- антибиотики. Прием при выявленной бактериальной инфекции.
Вне обострения рекомендована дыхательная гимнастика, посещение соляных комнат. Для повышения иммунитета врачами рекомендованы витаминно-минеральные комплексы.
Возможные осложнения
Воспаление бронхов само по себе неопасно, хотя требует обязательного лечения. Осложнения возникают из-за длительного воздействия на стенки бронхов раздражающего фактора, патологических изменений слизистой. Чаще всего причина осложнений – это неправильное лечение, отсутствие лечебной терапии.

Осложнения захватывают дыхательные органы, иногда затрагивая органы другой системы организма. Они могут привести человека к инвалидности, при запущенных случаях – к смерти. Основные осложнения:
- бронхиальная астма;
- пневмония;
- легочное сердце, сердечная недостаточность;
- дыхательная недостаточность, эмфизема легких;
- бронхоэктатическая болезнь;
- воспаление сердечной мышцы (миокарда);
- воспаление серозной оболочки сердца (перикардит);
- гломерулонефрит (воспаление почек).
Бронхит опасен своими осложнениями. Если в течение 10 суток комплексного лечения состояние больного не улучшается, есть повод задуматься о появлении осложнения.
Меры профилактики бронхита

В современном мире избежать неблагоприятной экологической обстановки можно в деревне, расположенной далеко от густонаселенных городов с большим числом вредных производств. Если такой возможности нет, нужно соблюдать еще несколько правил профилактики:
- отказ от всех вредных привычек;
- на вредном производстве обязательно защищать органы дыхания от ядовитых газов, пыли респиратором;
- профилактика в межсезонье от вирусных болезней;
- ежедневные прогулки на свежем воздухе;
- максимальное ограничение непосредственного контакта с больными людьми;
- проветривание и влажная уборка жилого помещения;
- грамотно и вовремя проведенное лечение всех болезней, ведущих к заболеванию бронхитом;
- укрепление иммунитета с помощью витаминов, закаливания;
- правильное питание.
Рекомендованные врачами правила профилактики помогут как минимум болеть неосложненным бронхитом гораздо реже. Нужно помнить, что крепкий иммунитет не даст неблагоприятным факторам спровоцировать воспаление легких.




