Содержание
Пародонтоз – стоматологическое заболевание дистрофического характера, которое характеризуется повышением чувствительности под влиянием холодных/горячих раздражителей, оголением шейки и постепенным разрушением костных тканей пародонта из-за чего зубы расшатываются и выпадают.
О распространении болезни судить проблематично. Причина кроется в длительном бессимптомном клиническом течении пародонтоза, из-за чего люди не торопятся на прием к врачу. 3-10% обращаются за помощью уже при тяжелой форме заболевания, когда появляется подвижность зубов и формируются пародонтальные карманы.
Причины заболевания
Теорий, обосновывающих причины возникновения пародонтоза, множество. Наиболее обоснованной считается теория А.И. Евдокимова, который доказал, что решающим фактором в развитии болезни является нарушение питания тканей пародонта.
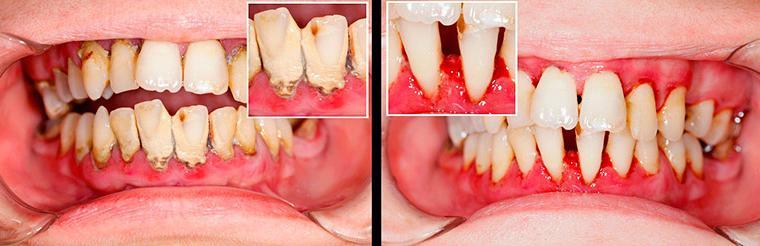
Следствием таких нарушений становится рассасывание костной ткани челюстей, из-за чего десна проседает и человек теряет абсолютно здоровые зубы. Привести к атрофии способны следующие заболевания:
- Атеросклероз;
- Гипертония;
- Вегето-сосудистая дистония;
- Гиподинамия;
- Дисфункция щитовидной железы;
- Сахарный диабет (ткани пародонта нарушены у 75% диабетиков);
- Хронические заболевания ЖКТ;
- Авитаминоз;
- Остеопороз.
Поражающими факторами ученые считают также радиационное и компьютерное воздействие, загрязнение окружающей среды, гормональный дисбаланс, курение, аномальное строение челюсти (неправильный прикус, скученность зубов, бруксизм). Значение имеет и наследственность. Доказано, что высокий риск заболевания прогнозируется у ребенка, если хотя бы один из родителей страдает из-за трофических нарушений пародонта.
Стадии развития
Течение заболевания асимптоматично, т.е. оно практически себя не проявляет. На консультацию к стоматологу людей приводит косметологический дефект, выражающийся в обнажении корней зубов.
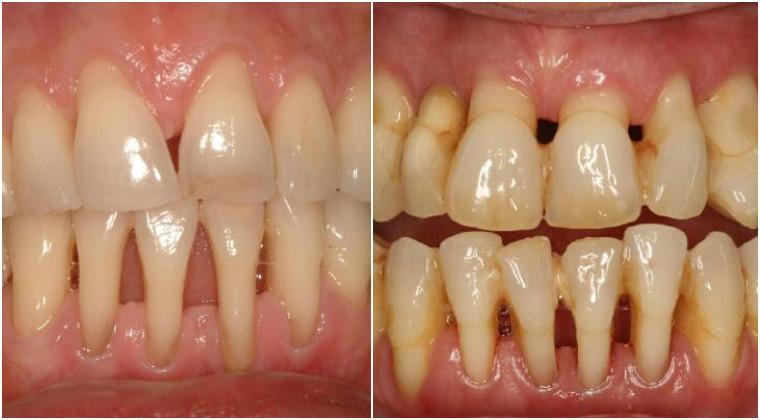
Вплоть до того момента, как зубы не начнут расшатываться, болезнь может маскироваться, ведь внешние ее проявления сходны с гингивитом, пародонтитом.
Тем не менее, врачи говорят о 3 стадиях развития болезни:
- Легкая степень. Симптомы отсутствуют. Возможны дискомфортные ощущения в виде зуда, проходящей «ломоты» в челюсти, гиперестезия. Десна нормальной окраски.
- Средняя степень. Начало атрофии десен – шейка и корни оголяются от 3 до 5 мм. Увеличиваются межзубные промежутки, усиливается гиперестезия. Появляются клиновидные дефекты. Десна приобретает бледный цвет.
- Тяжелая степень. Расшатывание, подвижность и выпадение зубов. Рецессия десны более 5 мм. Возможно развитие воспаления, которое выражается в отечности и покраснении десны, образовании зубодесневых карманов с гнойным отделяемым.
Оценить тяжесть заболевания стоматологу помогает внутриротовая или панорамная рентгенография. Благодаря этой процедуре уже на легкой степени болезни можно выявить тенденцию атрофии альвеолярной кости.
Характерные симптомы
Симптоматические проявления заболевания скудны, болевые ощущения зачастую отсутствуют. Воспаление может развиться только на последней стадии болезни. Все вышеперечисленное приводит к тому, что потенциальные больные не обращаются к врачу.
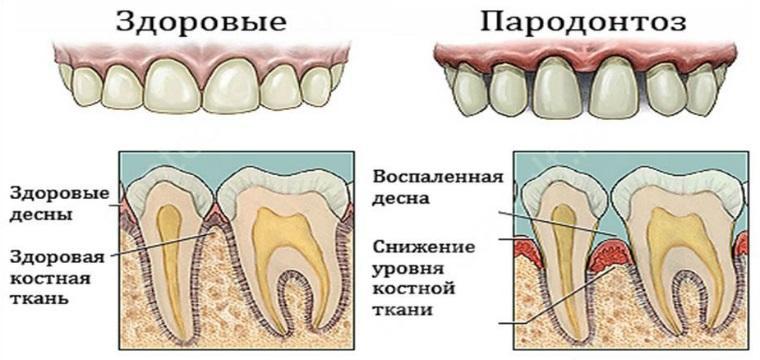
Отметим наиболее характерные клинико-диагностические симптомы. Они усугубляются с прогрессированием заболевания, но при появлении хотя бы нескольких одновременно необходимо сразу обратиться к врачу.
- Дискомфортные ощущения. Жжение, зуд, «ломота» челюсти, чувство нестабильности зубов без их визуальной подвижности, гиперестезия от температурных, химических раздражителей, неприятный запах изо рта.
- Рецессия десны от 1 до 5 мм. с обнажением шейки и корня зуба, подвижность зубов и их веерообразное расположение.
- Атрофия костной ткани (на рентгенографии). Снижение высоты межзубной перегородки с сохранением плотности кости, очаги остеопороза в альвеолярном отростке.
- Патологии твердых тканей некариозного происхождения. Стертость, эрозии эмали, клиновидные дефекты.
- Незначительные отложения зубного камня.
- Воспалительные явления (редко). Отечность десны, множественные под- и наддесневые отложения, пародонтальные карманы с гноем, абсцесс.
Симптомы этой болезни следует отличать от таковых для пародонтита. Последнее отличается наличием воспаления и кровоточивости в любой стадии. При пародонтозе эти симптомы возникают только на последних стадиях, когда зубы уже подвижны.
Современные методы лечения
Доктора назначают лечение, исходя из общего и стоматологического статуса человека. Такой комплексный подход предусматривает целый план лечебных манипуляций, проводимых врачами различного профиля. Он включат медикаментозную терапию, физиотерапия, и, при наличии показаний, хирургическое вмешательство.
Целью лечения является устранение причин, вызвавших появление проблемы, и ликвидация симптомов, развитие которых повлекло заболевание. Во время первого визита к врачу обязательно проводится санация полости рта.
Медикаментозное лечение
Медикаментозная терапия при пародонтозе должна быть направлена на нормализацию тканевого обмена, приостанавливающую дистрофические изменения, и устранение симптомов, сопутствующих заболеванию: гиперестезии (чувствительности зубов), клиновидных дефектов и т.д.
- Препараты, влияющие на микроциркуляцию. Трентал, Инсадол, Тыквеол. Снабжают ткани кислородом, улучшают микроциркуляцию пародонта, восстанавливают утраченную костную ткань, оказывают сосудорасширяющее действие.
- Препараты, улучшающие обменные процессы. Аскорутин, токоферол, аэвит, витамины группы B. Нормализуют трофическую функцию пародонта, активизируют обмен белков, уменьшают ломкость сосудов.
- Биостимуляторы растительного и животного происхождения. Биосед, взвесь и экстракт плаценты, стекловидное тело, ФИБС, Гумизоль (на основе морских и лиманных грязей). Вводятся под слизистую оболочку альвеолярного отростка инъекцией. Не рекомендуются при выраженном воспалении.
- Анаболические стероиды. Неробол, дианобол, фенаболил. Стимулируют синтез белка, необходимый для костеобразования.
- Антигистаминные препараты. Пипольфен, тавегил, аназолин, димедрол. Оказывают противозудный и противоэкссудативный эффект.
- Средства, для обработки зубодесневых карманов. Растворы фурацилина, хлоргексидина, этония, ОКИ. Действуют как антисептики.
- Противомикробные препараты. Метрогил Дента, БЛК (лекарственный криогель), пленки «Диплен». Дезинфицируют, препятствуют нагноению.
- Противовоспалительные препараты. Ибупрофен, индометацин, бутадион, ОКИ-гранулят. Необходимы для купирования воспалительных процессов.
- Антибактериальные препараты. Эритромицин, неомицин, ровамицин, доксициклин, эк-терицид. Показаны при гноетечении, абсцессах, прогрессирующей деструкции костной ткани.
Две последние группы препаратов назначаются только при наличии воспалительных явлений. Как только они стихают, применяются только средства, предусмотренные для лечения пародонтоза.
Физиотерапевтические методы
Эти методы применяются как для лечения, так и для профилактики заболевания. Их включение в комплекс лечебных мероприятий существенно сокращает сроки лечения и количество осложнений. Прибегать к физиотерапии можно при любой стадии болезни. Обязательное условие – профессиональная чистка и устранение местных травмирующих факторов.
- Электрофорез. Введение в ткани лекарственных веществ посредством низковольтного постоянного тока для улучшения трофических процессов, рассасывания инфильтратов. Назначают электрофорез рибонуклеазы, гепарина, кальция, ферментов трипсина, алоэ, танина, витамина B1 и новокаина.
- УВЧ-терапия. Под влиянием УВЧ кровеносные сосуды расширяются, усиливается выход лейкоцитов в ткань, усиливаются иммунные процессы. Применяется только при появлении абсцессов.
- Микроволновая терапия. Микроволны проникают вглубь кожи на 2-3 см, обезболивают, снимают спазмы, ускоряют кровоток и скорость обменных процессов.
- Ультразвук. Метод не только помогает снять зубные отложения, но и осуществляет микромассаж клеток и тканей.
- Лазеротерапия. Лазерное облучение стимулирует размножение фибробластов, необходимых для восстановления тканей пародонта, снимает воспаление и убивает бактерии.
- Озокеритотерапия. Нанесение на десну озокерита на 20-30 мин. Воздействие теплом нормализует цвет десны, уменьшает застой венозной крови и усиливает процессы регенерации.
- Дарсонвализация. Воздействие на рецепторы слизистой и кожи импульсным высокочастотным током. Способствует заживлению тканевых повреждений, повышает тонус капилляров, снимает спазм сосудов. Эффективна на начальной стадии.
- Вакуумная терапия. Перемещение наконечника вакуумного аппарата вдоль альвеолярного края. Разреженное давление вакуума ведет к образованию микрогематом, рассасывание которых ведет к обновлению капилляров.
- Вибрационный массаж. Механические низкочастотные колебания, усиливающие кровоток в капиллярах, уменьшающие подвижность зубов.
- Гидротерапия. Орошение десен минеральной водой, лекарственными растворами при помощи наконечников. Эффект возрастает при сочетании с ультрафиолетовым облучением и другими методами физиолечения. Увеличивает количество капилляров и ускоряет в них кровоток.
- Оксигенотерапия. Введение кислорода в ткани пародонта посредством ватных тампонов, обычного шприца, специальных аппаратов, кислородной подушки и т.д. Предполагает насыщение кислородом и уничтожение микроорганизмов в безвоздушном пространстве.
- Оксигено-баротерапия. Аналогична предыдущему методу, только человек помещается в барокамеру.
- Аутомассаж. Ежедневные манипуляции вдоль альвеолярного отростка, включающие поглаживание, растирание, поколачивание.
Физиотерапевтические методы могут использоваться только при отсутствии противопоказаний. К таковым относятся злокачественные новообразования, склонность к кровотечениям, гипертония, эпилепсия, тяжелые эндокринные заболевания, общее тяжелое состояние человека.
Ортопедические методы
Ортопедическое лечение не устраняет симптомов пародонтоза, но способствует перераспределению нагрузки на десны. Благодаря этому заболевание медленнее прогрессирует и реже выявляется воспаление. Основными методами такого лечения являются:
- Пришлифовывание зубов. Выравнивание поверхности зуба за счет сошлифовывания бугорков и режущих краев. Помогает уменьшить нагрузку на десну на ранних стадиях.
- Шинирование зубов. Объединение зубных рядов в единый блок для их обездвиживания съемными или несъемными конструкциями.
- Протезирование полости рта или имплантация.
Ортопедическое лечение сочетается с медикаментозным и хирургическим. Так, установка шины на подвижный зуб 1-ой степени выполняется после хирургического вмешательства. При 3-ей степени – до проведения хирургических манипуляций.
Хирургические методы
К хирургическому лечению прибегают в случаях, когда необходимо удалить патологический очаг, сделать реконструкцию десны или пластическую операцию. Оно значительно повышает качество консервативной терапии и снижает риск рецидива. К хирургическим методам относятся:
- Открытый и закрытый кюретаж. Его цель – выскабливание из пародонтальных карманов распавшейся ткани, микробов, поддесневого зубного камня. Открытый проводится под инфильтрационной анестезией, закрытый, предполагающий надрез и отслойку десны для очистки корня зуба и восстановления формы челюсти – под местной.
- Диатермокоагуляция и криохирургия. Используются для разрушения разросшегося эпителия или межзубных сосочков, воздействуя низкими температурами или тока высокой частоты.
- Гингивотомия. Надрез стенки пародонтального кармана для вскрытия абсцесса с введением биологически активных компонентов.
- Гингивэктомия. Удаление кармана для предупреждения распространения воспаления на корни зуба и коррекции дефектов альвеолярного отростка. Проводится только при сохранности кости.
- Коррекция пародонтальных повреждений. При деформации костной ткани прибегают к остеопластике или остиоэктомии с использованием трасплантатов. Трансплантаты (коллагеновые остеопласты, тканевые трасплантаты, фибринный порошок, формализованная кость) стимулируют репаративные процессы в кости.
- Удаление зубов. Практикуется при подвижности зуба третьей степени и неэффективности других методов терапии.
Перед любым вмешательством подвижные зубы фиксируют, избирательно их пришлифовывают, проводят премедикацию (обезболивают и дают успокоительные средства) и антисептическую обработку полости рта. Вид анестезии зависит от метода вмешательства.
Можно ли вылечить пародонтоз в домашних условиях?
Увы, полностью сделать это невозможно. Заметив первые симптомы болезни следует обращаться к пародонтологу или стоматологу. Только эти специалисты в силах поставить верный диагноз. Лечение начнется в кабинете врача, но продолжится оно дома.

Заключаться оно будет в применении подходящей зубной пасты и ополаскивателя, приеме таблеток или ежедневном нанесении геля на десны. Народное лечение также может улучшить состояние пародонта.
Лекарственные средства
Лечение болезни не заканчивается стоматологическими процедурами. Его следует продолжать дома, придерживаясь рекомендаций дантиста. Кроме самомассажа десен, правильного питания он обязательно выпишет несколько лекарственных средств в форме геля или мази. Это могут быть:
- Метрогил Дента. Гель, объединяющий хлоргексидин и метронизадол. Воздействует на анаэробные бактерии, снимает воспаление. Им обрабатывают десны дважды в день 7-10 дней.
- Троксевазин. Снимает воспаление и отек, снижает ломкость капиллярных окончаний.
- Дентамед. Гель-антисептик при воспалении десен. Наносят дважды в день курсом 7-10 дней.
- Гепариновая мазь. Противовоспалительное средство, нормализующее трофические процессы в тканях.
- Элюгель. Антисептик с хлоргексидином. Наносят 3-4 раза в день, но только в лечебных целях. Средством профилактики не является. Рекомендуется сочетать с пастой Эльгидиум.
Кроме гелей пародонтолог может назначить иммуномодулирующие и общеукрепляющие средства, в том числе и растительного происхождения. Только их комплексное применение может «притормозить» развитие заболевания.
Зубные пасты
Уменьшить кровоточивость и снять болевые ощущения при заболеваниях десен способна правильно подобранная зубная паста.
Если выбираете ее самостоятельно, то имейте в виду, в ее состав должен обязательно входить или тетрапирофосфат калия, или хлорид стронция, или нитрат калия.
Стоматологи рекомендуют такие зубные пасты:
- Lacalut Fitoformula. Купирует кровоточивость за счет присутствия лактата алюминия, вытяжки шалфея и мирра купируют воспаление.
- Parodotax. Обладает вяжущим, противовоспалительным, антибактериальным эффектом благодаря входящим в состав цитрату цинка, вытяжки мяты, ромашки.
- President Exclusive. Паста, оказывающая сильный противовоспалительный эффект. Пользоваться не более 2 недель.
- Сплат Максимум. Реминерализирует, удаляет налет и обеспечивает свежее дыхание.
- Лесной бальзам. Низкоабразивная паста с экстрактами зверобоя, крапивы, коры дуба. Борется с кровоточивостью.
- «Пародонтол Актив». Содержит гидроксиапатит. Восстанавливает поврежденную эмаль, помогает при гиперестезии.
- Auromere. Аюрведическое средство без фтора. Снимает красноту и уменьшает чувствительность.
- Лесная. Оказывает кровеостанавливающее действие, смолы действуют как антисептики, восстанавливает ткани.
- Поморин Anti-Parodontosis. На основе поморского щелока не дает образовываться зубному камню, активизирует клеточный метаболизм и устраняет кровоточивость.
- Гель-паста Perio-AID 0.12%. Подавляет патогенную микрофлору, оказывает сильное противоналетное действие. Может назначаться после хирургических вмешательств.
Большинство из перечисленных паст содержат сильнодействующие вещества, поэтому пользоваться постоянно ими нельзя. Иначе они не только не ускорят процесс выздоровления, но и спровоцируют развитие дисбактериоза ротовой полости.
Народные средства
Народная медицина предлагает множество вариантов облегчения симптомов пародонтоза. Предложенные ниже рецепты безопасны и эффективны, но лишь в том случае, если применять их регулярно и длительное время. Не превышайте дозировку во избежание ожога слизистой!
- Аппликации пихтовым маслом. Делают тампон из ваты, пропитывают его маслом и прикладывают к десне на 10-15 минут. Курс – 15 процедур с повтором спустя 6 мес.
- Настойка прополиса для полоскания. 25 мл продукта измельчают, помещают в емкость из темного стекла и вливают 100 мл спирта. После растворения прополиса добавляют 50 гр сухого сырья зверобоя. После 15 дней настаивания фильтруют и готовят раствор для полоскания, растворив в ½ ст. воды 20-30 капель настойки. Применяют 4-5 раз в день.
- Мед с солью для массажа десен. 20 гр меда соединяют с 5-10 гр жженой соли. После тщательного перемешивания составом наполняют тряпочку и ее натирают десны.
- Травяная зубная паста. Зубной порошок смешивают с измельченным до состояния порошка корнем аира (на однократную чистку – 0.5 гр сырья). Применяют до 3 раза в день.
- Отвар для ротовых ванночек из корневища лапчатки. В полулитре воды кипятят 15 мин 3 ст.л. корневищ лапчатки (предварительно измельченных). Настаивают 4 часа, процеживают.
- Настой сурепки при поддесневых абсцесса. 2 ст.л. сырья сурепки 2 часа настаивают в стакане кипятка. Процеживают и принимают трижды в день по 1 ст.л. после еды.
- Отвар граната от воспаления десен. Кожуру граната отваривают в 200 мл воды 3 мин, настаивают. Применяют, предварительно добавив в чай или другой напиток.
- Аппликации из свеклы. Свеклу натирают, добавляют подсолнечное масло (2 к 1) и получившуюся кашицу используют для аппликаций.
- Кашица из алоэ и лука для разжевывания. До состояния пюре измельчают 1 головку лука и 4-5 листочков алоэ. Кашицу разжевывают, не глотая 10-15 минут.
- Фитосбор для полоскания при кровоточивости. Берут по одной части (например, по 2 ст.л.) листьев ежевики, зверобоя, герани кроваво-красной, кровохлебки и осоки песчаной. Заваривают в 1 л воды, 2 часа настаивают и полощут рот до 6 раз в день.
Не забывайте о возможности развития аллергической реакции на составляющие фитосборов и настоек, а также не забывайте о применении медикаментов. Только так можно остановить развитие болезни.
Меры профилактики
Тем, у кого есть генетическая предрасположенность к появлению пародонтоза, стоит придерживаться нескольких профилактических правил. Их соблюдение снизит риск ранней потери зубов до минимума. Перечислим основные:
- Тщательная гигиена ротовой полости с использованием комплексных и лечебных зубных паст, противовоспалительных ополаскивателей, качественных зубных щеток с микротекстурной щетиной и щетки для языка, средствами гигиены типа флосса, зубочисток и т.д.
- Своевременное лечение зубов, снятие зубных отложений, при необходимости восстановление зубного ряда.
- Использование гидромассажа (ирригаторов), аутомассажа в домашних условиях.
- Профилактика потери плотности альвеолярного отростка фосфорно-кальциевыми комплексами и препаратами, содержащими фтор.
- Сбалансированное питание для профилактики атеросклероза, контроль холестерина и калорийности продуктов.
- Устранение витаминной недостаточности.
- Рентгенологический контроль для своевременного выявления деструкции кости.
Базисом профилактических мероприятий является обучение правилам гигиенического ухода за полостью рта. Важным при пародонтозе станет не только правильность действий при чистке зубов, но и выбор подходящей щетки и пасты.

Очень влияет наследственность на развитие пародонтоза и внешние факторы. Например, у моего мужа шатаются зубы, ему поставили диагноз пародонтит, но сказали недалеко до развития следующей стадии. И главным важным и положительным плюсом в лечении, является найти и устранить причину, вызывающую заболевание. Хотя бы отказаться от сигарет, которые плохо действуют на кровоснабжение. Мой муж не может бросить курить, в итоге зубы покрываются налётом, откладывается камень и у него часто на дёснах гнойные шишки. Проф.чистку он делать отказывается, т.к. после удаления отложений, у него вообще вся челюсть опухает, вплоть до температуры. Спасаемся народными средствами, полосканием травами, ещё мелкой мелкой солью, легкими движениями, десна массирует. Ему помогает, на время укрепляются зубы и меньше шатаются.
Пародонтоз одна из самых серьезных заболеваний полости рта, здоровые внешне зубы сами выпадают и потом сложно что либо изменить, так как десна лечить нужно сразу при первых же признаках заболевания. У моей матери эта проблема началась уже очень давно и она вовремя не лечила, а теперь она осталась почти без зубов и все что ей мог предположить доктор это установить съемные протезы.
С большим интересом прочитала о причинах парадонтоза. Но, к своему большому удивлению, не нашла среди них стресс и депрессию. Расскажу из личного опыта. У наших родителей отличные зубы, то есть — хорошие гены. Мы с сестрой ни в чём не нуждались: ни в хорошем питании, ни в профессионалах-стоматологах… Но как только в семье моей сестры начались проблемы (муж стал гулять и пить), — всё, у неё с полостью рта стало твориться невообразимое…Развился страшный парадонтоз! И как она только не лечилась, что она ни делала — ничего не помогло! Ей сейчас 55 лет, и у неё совсем нет зубов, носит съёмные протезы…
Периодически у меня дёсна бывали красные и кровоточили. Наверно это и есть пародонтоз. Полоскала раствором пищевой соды и чистила зубы, но всё равно не всегда помогало. Мне знакомая посоветовала пройти курс лечения. И я немного побаиваясь пошла к врачу. Он мне уколы прямо в дёсна ставил и действительно лечение помогло. Вот уже год и никаких проблем. Надо порой принимать радикальные меры.