Причины и лечение вальгусной деформации стопы
Содержание
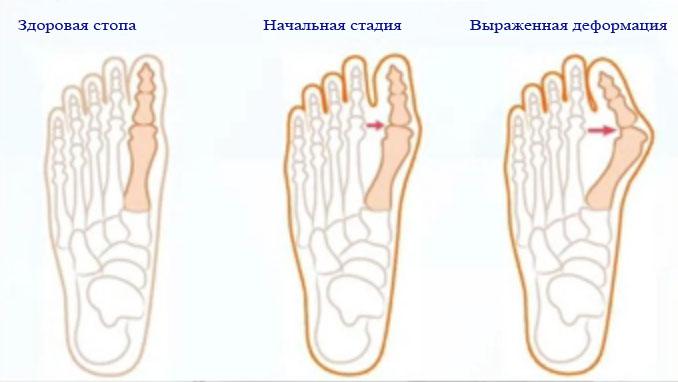
Определяющим фактором лечения вальгусной деформации стопы является тип заболевания, его симптомы, тяжесть искажения, и, конечно же, возраст. Физическая активность и профессиональные заболевания тоже имеют большое значение в лечении. 25% взрослого населения нашей планеты в той или иной степени страдают от проявлений вальгусной деформации. Чаще этому заболеванию подвержены женщины.
Причины появления патологии
- Такое заболевание, как остеопороз, часто провоцирует деформацию стоп.
- Избыточный вес приводит к тому, что стопы человека испытывают большие нагрузки при ходьбе, из- за чего могут деформироваться.
- Плоскостопие. Очень часто наличие плоскостопия является предвестником проявлений этого заболевания.
- Частое ношение неудобной, тесной, некомфортной обуви. Это более присуще женщинам, которые в угоду красоте жертвуют удобством, одевая тесную обувь на высоком каблуке. Из-за чего передняя часть стоп испытывает повышенную нагрузку. Поэтому среди взрослых людей проблема чаще встречается у женщин.
- Повышенная нагрузка на ноги, связанная с профессиональной деятельностью (работа стоя, переноска тяжестей и т.п.)
- Наследственные факторы. Человеку может достаться слабый опорно-двигательный аппарат с момента рождения. Из-за этого, чаще уже у взрослых, развивается плоскостопие и, как следствие, смещаются суставы.
- Гормональные изменения также могут спровоцировать это заболевание. Среди взрослых людей таким резким колебаниям гормонального фона опять же подвержены женщины. Причиной могут быть беременность, менструальный цикл, климактерические проявления.
Профессиональные группы риска
Наиболее подвержены проявлениям вальгусной деформации среди взрослых взрослых люди таких профессий, как:
- Грузчики
- Продавцы
- Пешие курьеры
- Учителя
- Рабочие, стоящие у конвейера или станка
- Стилисты и парикмахеры
- Спортсмены, у которых большая нагрузка приходится на ноги (много бега, прыжков, поднятия тяжестей)
Конечно же, это не полный список профессий. Если ваша профессиональная деятельность сопряжена с тем, что приходится много стоять, ходить, бегать — вы в группе риска. Постарайтесь минимизировать нагрузку на ноги. Если есть такая возможность, иногда присаживайтесь, чтобы разгрузить ноги. Например, если вы продавец или учитель, иногда можно и присесть.
Лечение патологии
Существует два метода борьбы с этим недугом – это безоперационное и хирургическое вмешательство.
Безоперационные методы
Первый метод лечения включает в себя:
- ношение удобной обуви,
- выполнение корректирующих упражнений,
- правильной уход за ногами,
- при необходимости, лечение лекарственными препаратами.
- Если деформация стопы большая и доставляет неудобства, то в данном случае необходимо носить ортопедические корректирующие приспособления.
Но если появляется дискомфорт в результате местного воспаления при вальгусе, то облегчить боль очень сложно. И в данном случае без оперативного вмешательства не обойтись. Основным показанием к проведению операции является сильная, просто невыносимая, боль при ходьбе.
Упражнения
На начальной стадии заболевания, а также для профилактики может быть полезен такой комплекс упражнений:
- Для начала мышцы ног нужно «разогреть». Чтобы они были готовы к упражнениям. Походите 3-5 минут, можно на месте;
- Сядьте на стул, вытяните ноги перед собой и выполняйте движения в голеностопном суставе: на себя и от себя, влево и вправо, круговые;
- Встаём на носочки. Выполняйте в медленном темпе, 20-30 раз;
- Ходьба: на носках, пятках, внутренней и наружной поверхности стоп — 2-3 мин;
- Сядьте на стул или на пол, вытяните ноги вперёд. Растопыривайте пальцы как можно шире — 15 — 20 повторений;
- В том же положении: поджимайте пальцы (сожмите пальцы ног в «кулак» ;)) и расслабляйте — 2-3 минуты;
- Похожее упражнение. Сядьте на стул, под ноги подложите кусок ткани. Движением пальцев ног старайтесь собрать эту ткань.
- Также полезно брать пальцами мелкие вещи и перекладывать их.
- Сидя на стуле. Зажмите между первым и вторым пальцем карандаш (или фломастер — им будет легче рисовать) Положите на пол лист бумаги и рисуйте на нём различные фигуры.
- Сядьте в «позу бабочки» (это как поза лотоса, но подошвы ног соприкасаются). Старайтесь приподняться над полом, упираясь стопами.

- Это упражнение можно выполнять в любом положении. Двигайте большим пальцем в разные стороны и по кругу. Затем постарайтесь максимально натянуть его на себя несколько раз.
Многие из этих упражнений вы можете выполнять, занимаясь повседневными делами или находясь на работе.
Также при патологии полезны различные ортопедические приспособления, например такие, как коврики с шипами, ортопедические ролики.
Лекарственные препараты
На начальной стадии с проблемой можно успешно бороться различными аптечными средствами. Какое средство подойдёт именно вам — должен подсказать врач-ортопед. Существуют мази на основе ибупрофена, диклофенака, хондроитина, индометацина, кетопрофена. Также для терапии иногда используют лечебные грязи.
Хирургические методы
В настоящее время проводится несколько видов хирургического вмешательства.
Среди них:
- эндопротезирование первого плюснефалангового сустава;
- остеотомия – установка и фиксация отломков кости;
- артродез – фиксация и ограничение в движении первого плюснефалангового сустава;
- пластика мягких тканей;
- удаление с боков плюснефалангового сустава избытка кости.
Артродез
Такая операция как артродез, проводится крайне редко. Показанием к ее проведению являются дегенеративные изменения, при которых просто невозможно восстановить функции плюснефалангового сустава. Проведение операции дает возможность хорошо зафиксировать сустав, а также предотвращает смещение большого пальца. Чаще всего такое оперирование проводится у людей взрослых и пожилого возраста. Конечно же, у этой операции есть свой минус – это изменение походки. Но через 2 года после оперирования походка начинает улучшаться, болевые ощущения исчезают, и человек начинает быстро ходить.
Остеотомия
Эту операцию можно проводить двумя способами. При первом способе V-образный разрез делается ближе к головке первой плюсневой кости. При втором способе – этот разрез проводится ближе к основанию пальца. Второй способ чаще всего приводит к возникновению послеоперационных осложнений. При остеотомии кость сначала рассекают. Потом обломки кости начинают фиксировать в правильном направлении, что дает возможность остановить развитие заболевания и не позволяет смещаться большому пальцу.
При остеотомии метод Chevron является наиболее популярным. В чем же он заключается?
Сначала кожа разрезается до 5 см и проводится удаление избыточной кости. Затем аккуратно разрезают связки и сухожилия и проводят пересечение костей – это два аккуратных разреза. Далее проводится установка и фиксация обломков кости. После проведения этой операции необходимо в течение 1,5 месяцев носить ортопедическую обувь. Послеоперационные отеки могут быть около 5 месяцев. В первые 6 месяцев после операции наблюдаются болевые ощущения. После такой операции больному нужно отказаться от физической работы на какое-то время. Это эффективная процедура и дает она максимальный положительный результат.
Пластика мягких тканей может быть дополнительной процедурой остеотомии.
Хирургическое вмешательство при вальгусной деформации стопы у взрослых дает положительный результат. Об этом говорят рентгенологические снимки, сделанные после проведения операции. Но в послеоперационный период необходимо соблюдать ряд рекомендаций, так как болезненные ощущения и отечность могут сохраняться еще на протяжении нескольких месяцев. Поэтому, не следует спешить надевать узкую обувь, чтобы не осложнить свое состояние. Тем более что многим пациентом категорически противопоказано ношение такой обуви даже после успешного излечения.




